| Plantar fasciitis | |
|---|---|
| Más nevek | Plantar fasciosis, plantar fasciopathia, kocogó sarok, saroksarkantyú szindróma |
 |
|
| Leggyakrabban fájdalmas területek a plantáris fasciitisben | |
| Különlegesség | Ortopédia, sportorvoslás, plasztikai sebészet, lábgyógyászat |
| Tünetek | Fájdalom a sarokban és a láb alján |
| Szokásos kezdet | Fokozatos |
| Okoz | Homályos |
| Rizikó faktorok | Túlterhelés (hosszú állás), elhízás, a láb befelé görbülése |
| Diagnosztikai módszer | Tünetek alapján ultrahang |
| Megkülönböztető diagnózis | Osteoarthritis, spondylitis ankylopoetica, sarokpárna szindróma, reaktív ízületi gyulladás |
| Kezelés | Konzervatív menedzsment |
| Frekvencia | ~4% |
Plantar fasciitis a lábboltozatot tartó kötőszövet rendellenessége. Fájdalmat okoz a sarokban és a lábfejben, amely általában a nap első lépéseinél vagy egy pihenőidő után a legsúlyosabb. Fájdalmat gyakran okoz a lábfej és a lábujjak sípcsont felé történő hajlítása is. A fájdalom általában fokozatosan jelentkezik, és az esetek körülbelül egyharmadában mindkét lábfejet érinti.
A plantáris fasciitis oka nem teljesen világos. A kockázati tényezők közé tartozik a túlzott igénybevétel, például a hosszú ideig tartó állás, a fokozott testmozgás és az elhízás. A lábfej befelé gurulásával, feszes Achilles-ínnel és mozgásszegény életmóddal is összefügg. Nem világos, hogy a saroksarkantyúk szerepet játszanak-e a plantáris fasciitis előidézésében, jóllehet általában jelen vannak azokban az emberekben, akiknél ez az állapot. A plantáris fasciitis a csonton lévő szalag beillesztési helyének rendellenessége, amelyet mikroszakadások, a kollagén lebomlása és hegesedés jellemez. Mivel a gyulladás vagy kisebb, vagy egyáltalán nem játszik szerepet, egy felülvizsgálat javasolta annak átnevezését plantáris fasciosis. A tünetek megjelenése általában a diagnózis alapja; az ultrahang néha hasznos lehet, ha bizonytalanság van. Egyéb hasonló tünetekkel járó állapotok közé tartozik az osteoarthritis, a spondylitis ankylopoetica, a sarokpárna szindróma és a reaktív ízületi gyulladás.
A plantáris fasciitis legtöbb esete idővel és konzervatív kezelési módszerekkel megoldódik. Az első hetekben az érintetteknek általában azt tanácsolják, hogy pihenjenek, változtassák meg tevékenységeiket, vegyenek be fájdalomcsillapítót és nyújtózkodjanak. Ha ez nem elegendő, fizioterápia, ortopédia, sínkötés vagy szteroid injekciók jöhetnek szóba. Ha ezek az intézkedések nem hatásosak, további intézkedések lehetnek extrakorporális lökéshullám-terápia vagy műtét.
Az általános lakosság 4-7%-ának van bármikor sarokfájdalma: ezeknek körülbelül 80%-a plantáris fasciitis következménye. Az emberek hozzávetőleg 10%-a élete során valamilyen ponton átesik a rendellenességen. Az életkorral egyre gyakoribbá válik. Nem világos, hogy az egyik nem jobban érintett-e, mint a másik.
A plantáris fasciitis tünetei
Plantáris fasciitis esetén a fájdalom jellemzően éles és általában egyoldalú (az esetek 70%-ában). A hosszú pihenőidő után a sarokra nehezedő súly súlyosbítja az érintett egyének sarokfájdalmát. A plantáris fasciitisben szenvedő egyének gyakran beszámolnak arról, hogy tüneteik a legintenzívebbek az ágyból való felkelés utáni első lépéseik során vagy hosszan tartó ülés után. A tünetek jellemzően enyhülnek a járás folytatásával. Ritka, de jelentett tünetek közé tartozik a zsibbadás, bizsergés, duzzanat vagy kisugárzó fájdalom. Általában nincs láz vagy éjszakai izzadás.
Ha a plantáris fascia túlzott igénybevétele plantáris fasciitis esetén, a plantáris fascia megrepedhet. A talpi fascia szakadás tipikus jelei és tünetei közé tartozik a kattanó vagy csattanó hang, jelentős helyi duzzanat és akut fájdalom a láb alsó részén.
Rizikó faktorok
A plantáris fasciitis azonosított kockázati tényezői közé tartozik a túlzott futás, a kemény felületen való hosszan tartó állás, a magas lábboltozat, a lábhosszúság egyenlőtlensége és a lapos láb. A lapos lábak hajlamosak arra, hogy séta vagy futás közben túlzottan befelé gördüljenek, hajlamosabbak a plantáris fasciitisre. Az elhízás a plantáris fasciitisben szenvedők 70%-ánál fordul elő, és ez független kockázati tényező.
A plantáris fasciitis általában valamilyen biomechanikai egyensúlyhiány eredménye, amely fokozott feszültséget okoz a plantáris fascia mentén.
A plantáris fascitis okai a következők:
1) Feszültség a sarokcsontra 2) Futás kemény felületen 3) Túlsúly vagy elhízás 4) Nem visel megfelelő lábbelit vagy talpbetétet 5) Cukorbetegség 6) Lapos láb vagy magas ív
A vizsgálatok következetesen szoros összefüggést találnak a megnövekedett testtömeg-index és a talpi fasciitis között a nem sportos populációban. Ez az összefüggés a súly és a talpi fasciitis között nincs jelen a sportos populációban. Az Achilles-ín feszességét és a nem megfelelő lábbelit is jelentős kockázati tényezőként azonosították.
A plantáris fasciitis diagnózisa
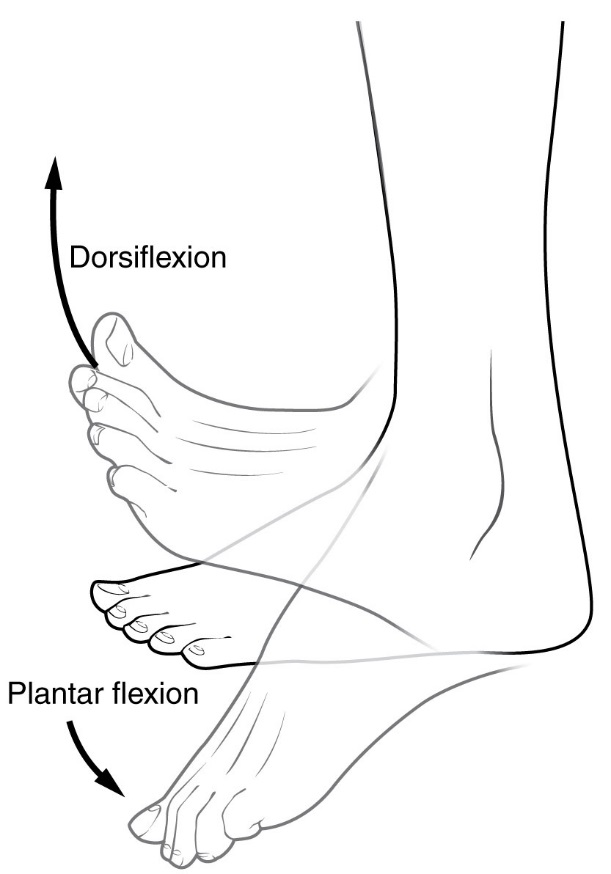
Az Achilles-ín feszülése a plantáris fasciitis kockázati tényezője. Ez a láb csökkent dorsiflexiójához vezethet.

Sarokcsont saroksarokkal (piros nyíl)

Ultrahangban megvastagodott plantáris fascia
A plantáris fasciitist általában az egészségügyi szolgáltató diagnosztizálja, miután megvizsgálta a személy kórtörténetét, kockázati tényezőit és klinikai vizsgálatát. A talpon lévő sarokcsont belső oldalának tapintása érzékenységet válthat ki a fizikális vizsgálat során. A lábfej korlátozott dorsiflexióval rendelkezhet a vádliizmok vagy az Achilles-ín túlzott feszessége miatt. A láb dorsiflexiója fájdalmat válthat ki a talpi fascia megnyújtása miatt ezzel a mozdulattal. Diagnosztikai képalkotó vizsgálatok általában nem szükségesek a plantáris fasciitis diagnosztizálásához. Esetenként az orvos dönthet úgy, hogy képalkotó vizsgálatok (például röntgen, diagnosztikai ultrahang vagy MRI) szükségesek a lábfájdalom súlyos okainak kizárására.
Egyéb, jellemzően mérlegelt diagnózisok közé tartoznak a törések, daganatok vagy szisztémás betegségek, ha a plantáris fasciitis fájdalma nem reagál megfelelően a konzervatív orvosi kezelésekre. A kétoldali sarokfájdalom vagy egy szisztémás betegséggel összefüggő sarokfájdalom alaposabb diagnosztikai vizsgálat szükségességét jelezheti. Ilyen körülmények között diagnosztikai tesztek, például CBC vagy gyulladás, fertőzés vagy autoimmun betegség szerológiai markerei, például C-reaktív fehérje, eritrocita ülepedési sebesség, antinukleáris antitestek, rheumatoid faktor, HLA-B27, húgysav vagy Lyme-kór antitestek is beszerezhetők. A neurológiai hiányosságok elektromiográfiás vizsgálatot igényelhetnek az idegek vagy izmok károsodásának ellenőrzésére.
Az ehhez az állapothoz kapcsolódó mellékes lelet egy saroksarkantyú, egy kis csontos meszesedés a calcaneuson (sarokcsont), amely a plantáris fasciitisben szenvedők akár 50%-ánál is megtalálható. Ilyen esetekben a mögöttes talpi fasciitis okozza a sarokfájdalmat, nem pedig maga a sarkantyú. Az állapot felelős a sarkantyú kialakulásáért, bár a saroksarkantyúk klinikai jelentősége plantáris fasciitisben továbbra is tisztázatlan.
Képalkotás
Orvosi képalkotásra rutinszerűen nincs szükség. Drága, és általában nem változtat a plantáris fasciitis kezelésén. Ha a diagnózis klinikailag nem nyilvánvaló, a boka oldalsó nézetű röntgensugarai az ajánlott képalkotó módszer a sarokfájdalom egyéb okainak, például stressztörések vagy csontritkulás kialakulásának felmérésére.
A talpi fascia három facsonttal rendelkezik – a központi fasciculus a legvastagabb, 4 mm, az oldalsó fascia 2 mm, a mediális pedig kevesebb, mint egy milliméter vastag. Elméletileg a plantáris fasciitis valószínűbbé válik, ahogy a plantáris fascia vastagsága a calcanealis beillesztésnél növekszik. A 4,5 mm-nél nagyobb vastagságú ultrahang és 4 mm-es MRI-vizsgálat hasznos a diagnózishoz. Más képalkotó leletek, mint például a talpi aponeurosis megvastagodása, nem specifikusak, és korlátozottan használhatók a plantáris fasciitis diagnosztizálásában.
A háromfázisú csontvizsgálat érzékeny módszer az aktív plantáris fasciitis kimutatására. Ezenkívül egy 3 fázisú csontvizsgálat használható a terápiára adott válasz nyomon követésére, amint azt a kortikoszteroid injekciók utáni csökkent felvétel bizonyítja.
Megkülönböztető diagnózis
A sarokfájdalom differenciáldiagnózisa kiterjedt, és magában foglalja a kóros entitásokat, többek között, de nem kizárólagosan, a következőket: calcanealis stressztörés, calcanealis bursitis, osteoarthritis, gerincszűkület, amely az 5. ágyéki gerincvelői ideg (L5) vagy az 1. keresztcsonti gerincvelői ideg ideggyökereit érinti. (S1), calcanealis zsírpárna szindróma, áttétes rák a test más részeiről, pajzsmirigy alulműködés, szeronegatív spondylopartopathiák, mint például reaktív ízületi gyulladás, spondylitis ankylopoetica vagy reumás ízületi gyulladás (valószínűbb, ha mindkét sarokban fájdalom jelentkezik), talpi fascia szakadás és kompresszió neuropátiák, mint például a tarsalis alagút szindróma vagy a mediális calcanealis ideg beütődése.
A plantáris fasciitis diagnózisát általában az egyén kórtörténete és fizikális vizsgálata alapján lehet meghatározni. Ha az orvos törést, fertőzést vagy más súlyos alapbetegséget gyanít, röntgenvizsgálatot rendelhet el a kivizsgálás érdekében. A röntgensugarak nem szükségesek a plantáris fasciitis szűréséhez azoknál az embereknél, akik sokat állnak vagy sétálnak a munkahelyükön, kivéve, ha a képalkotás másképp van feltüntetve.
Plantáris fasciitis kezelése
Nem sebészi

Kipróbálható egy pár betét a cipő belsejében
A plantáris fasciitises esetek körülbelül 90%-a konzervatív kezeléssel hat hónapon belül, kezeléstől függetlenül pedig egy éven belül javul. Az érintett emberek számos kezelést alkalmaznak a plantáris fasciitis kezelésére. A legtöbbnek kevés bizonyítéka van a használatuk alátámasztására, és nem is tanulmányozták őket megfelelően. Az első vonalbeli konzervatív megközelítések közé tartozik a pihenés, a masszázs, a meleg, a jég és a vádlierősítő gyakorlatok; a vádliizmok, az Achilles-ín és a talpi fascia nyújtásának technikái; súlycsökkentés túlsúlyos vagy elhízott embereknél; és nem szteroid gyulladáscsökkentő szerek (NSAID-ok), például aszpirin vagy ibuprofen. Az NSAID-ok alkalmazása a plantáris fasciitis kezelésére gyakori, de alkalmazásuk nem szünteti meg a fájdalmat az emberek 20%-ánál.
Ha a plantáris fasciitis legalább három hónapig nem reagál a konzervatív kezelésre, akkor megfontolandó az extracorporalis lökéshullám-terápia (ESWT). A metaanalízisekből származó bizonyítékok arra utalnak, hogy a fájdalom jelentős enyhülése akár egy évig is eltarthat az eljárás után. A terápia hatékonyságáról azonban továbbra is vita folyik. Az ESWT érzéstelenítéssel vagy anélkül történik, bár a vizsgálatok azt sugallják, hogy az érzéstelenítés csökkenti az eljárás hatékonyságát. Az ESWT szövődményei ritkák, és jellemzően jóindulatúak, ha jelen vannak. Az ESWT ismert szövődményei közé tartozik az enyhe vérömleny vagy ecchymosis kialakulása, az eljárás helyének bőrpírja vagy a migrén.
A kortikoszteroid injekciókat néha olyan plantáris fasciitis esetén alkalmazzák, amely ellenáll a konzervatívabb intézkedéseknek. Kísérleti bizonyítékok vannak arra vonatkozóan, hogy az injekciós kortikoszteroidok rövid távú fájdalomcsillapító hatásúak akár egy hónapig, de utána már nem.
Az ortopédiai eszközök és a speciális ragasztási technikák csökkenthetik a láb pronációját, és ezáltal csökkenthetik a plantáris fascia terhelését, ami a fájdalom javulását eredményezi. A lábortézisek használatát alátámasztó bizonyítékok vegyesek, egyesek rövid távú, legfeljebb három hónapos fájdalomcsillapítást javasolnak. A talpi fasciitis fájdalomcsillapítására szolgáló egyedi ortopédiai eszközök hosszú távú hatékonysága további vizsgálatokat igényel.
Egy másik kezelési technika a plantáris iontoforézis. Ez a technika abból áll, hogy gyulladáscsökkentő anyagokat, például dexametazont vagy ecetsavat alkalmaznak helyileg a lábon, és ezeket az anyagokat elektromos árammal a bőrön keresztül továbbítják. Egyes bizonyítékok alátámasztják az éjszakai sínek 1-3 hónapig tartó használatát a hat hónapja fennálló talpi fasciitis fájdalmának enyhítésére. Az éjszakai síneket úgy tervezték, hogy a bokát semleges helyzetben helyezzék el és tartsák, ezáltal alvás közben passzívan nyújtják a vádlit és a talpi fasciát.
Sebészet
A plantáris fasciotomia sebészeti kezelés, és az utolsó lehetőség a refrakter plantar fasciitis fájdalmakra. Ha a plantáris fasciitis hat hónapos konzervatív kezelés után sem múlik el, akkor az eljárást végső megoldásnak tekintik. Léteznek minimálisan invazív és endoszkópos megközelítések a plantáris fasciotomiára, de szükség van egy speciális berendezésben jártas szakemberre. Ezeknek a sebészeti technikáknak a rendelkezésre állása 2012-től korlátozott. Egy 2012-es tanulmány szerint az endoszkópos plantáris fasciotómián átesett emberek 76%-ánál teljesen enyhültek a tünetei, és kevés szövődményük volt (IV. szintű bizonyíték). Úgy tűnik, hogy a talpi fasciotómia során végzett saroksarok eltávolítása nem javítja a műtéti eredményt.







Discussion about this post